変形性膝関節症は「治る病気」ではないが、「痛みは改善できる病気」です
- 「痛み止めを卒業したい」
- 「手術はできるだけ避けたい」
- 「このままずっと膝の痛みと付き合うしかないのかな…」
そんな不安を抱えているあなたへ。
私は理学療法士として多くの患者さんと向き合い、また自身も高校時代に半月板損傷で手術を受けた経験があります。
その中で確信していることがあります。
「軟骨がすり減っていても、痛みはコントロールできる」
カギとなるのは「関節の安定性」「適切な体重管理」「段階的な筋力強化」の3本柱。
この記事では、最新の医学的知見と臨床経験をもとに、変形性膝関節症(膝OA)の痛みに対する本質的なアプローチを、段階的にわかりやすく解説していきます。
変形性膝関節症とは?基本を理解しよう(※1)
変形性膝関節症(変形性膝OA)は、膝関節の軟骨が徐々にすり減ることで起こる慢性疾患です。
主な症状:
- 起床時や立ち上がり時の膝の痛み(初動時痛)
- 階段の上り下り(特に下り)での痛み
- 膝の腫れやこわばり
- 正座やしゃがみ込みが困難
- ガクッと膝が抜けるような感覚(関節の不安定感)
ポイント:画像診断と痛みの強さは一致しない
「レントゲンで変形があるから痛い」というわけではありません。レントゲンやMRIで見える関節の変形の程度と、実際に感じる痛みの強さは必ずしも一致しません(※2)。
つまり、画像上で変形があっても痛みが少ない人もいれば、軽度の変形でも強い痛みを訴える人もいるということです。この事実は、痛みの改善に大きな希望をもたらしてくれます。
軽度の変形でも強い痛みが出る人もいれば、進行していても痛みが少ない人もいます。
つまり「変形=終わり」ではなく、「変形があっても痛みは改善できる」可能性があるのです。
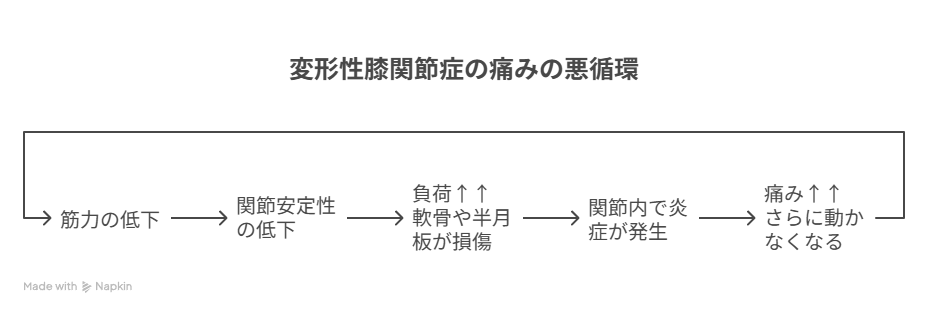
痛みの本質:「関節の不安定性」が根本原因(※3)
かつては「軟骨がすり減る → 骨同士がこすれる → 痛い」という図式が主流でした。
しかし、現在の理解ではこうです:
🔁 痛みの悪循環:
- 筋力の低下(特に大腿四頭筋)
- 関節がグラつく(動的安定性の低下)
- 負荷が偏り、軟骨や半月板が損傷
- 関節内で炎症が発生
- 痛みが生じ、さらに動かなくなる
この悪循環を断ち切るには、「外から支える・負荷を減らす・内から安定させる」の3方向からの介入が有効です。
第1段階:痛みが強いときはサポーターで「外から補強」
「体重を減らさなければならないのはわかっているけど、痛くて運動どころじゃない…」
「膝が不安で外出するのも怖い」
サポーターには多くの種類がありますが、重要なのは「どの程度の痛みをサポートしたいか」で選ぶこと。
ここでは、実際の臨床でも推奨される代表的な2種類を紹介します。
🩵 バンテリンサポーター(ブラック/ふつうサイズ)
おすすめ対象:
- 軽度〜中等度の痛み
- 通勤・家事・散歩など日常生活での不安がある人
特徴:
- 膝まわりを包み込むように安定させる3D設計
- 動作時のズレが少なく、階段・立ち上がり動作をサポート
- 通気性が高く、長時間の装着にも向く
👉「少し歩くと膝が不安」「階段が怖い」段階の方に最適です。
日常動作を支え、“動かせる関節”を取り戻すための第一歩になります。
🖤 バンテリン コーワ 加圧サポーター(固定タイプ)
おすすめ対象:
- 痛みが強い人
- 階段や立ち上がりでズキッとする痛みがある人
- 膝のぐらつき・不安定感が強い人
特徴:
- しっかりとした加圧構造で、膝蓋骨を安定固定
- 高いフィット感で「歩くとズキッとくる」タイプの痛みに強い
- 装着後すぐに関節のブレが軽減される
👉 加圧タイプは、膝にしっかり“支え”を感じたい人におすすめ。
「動き出しの痛み」や「階段のつらさ」がある方は、まずこちらを試す価値があります。
第2段階:体重を落として「関節負担を軽くする」
膝関節への負荷は体重の3〜4倍!
研究によると、体重が1kg増えると、歩行時に膝にかかる負荷は3-4kg増加します。階段昇降時にはさらに大きな負荷がかかります。(※4)
- 体重5kg減 → 膝への負荷15〜20kg減
- 体重10kg減 → 膝への負荷30〜40kg減
これは薬以上に効く「膝の痛み止め」です。
✅ 効果的なダイエット戦略
- 極端な糖質制限は✖
- タンパク質は体重×1.2〜1.6gを目標に(※5)
- 水分は1.5〜2L/日を目安に摂取
🔄 膝に優しい有酸素運動(痛み軽減目的限定)
| 種類 | 特徴 |
|---|---|
| エアロバイク | 関節への衝撃が少ない 下半身全体の筋肉を効率よく動かせる 負荷調整が容易 |
| 水中運動 | 浮力により関節負荷が大幅軽減 水圧による筋力強化効果 全身運動が可能 |
| 平地歩行 | 日常生活に取り入れやすい 段階的に距離を延ばせる 特別な器具が不要 |
❌ ランニング・ジャンプ・急な方向転換を伴う運動は避けましょう。
- おすすめのエアロバイク(簡易のものは転倒リスクあり)
第3段階:筋トレで「関節を内から安定化」
体重を適正範囲まで落としても痛みが続く場合、それは「関節を支える筋肉の不足」が原因である可能性が高いです。
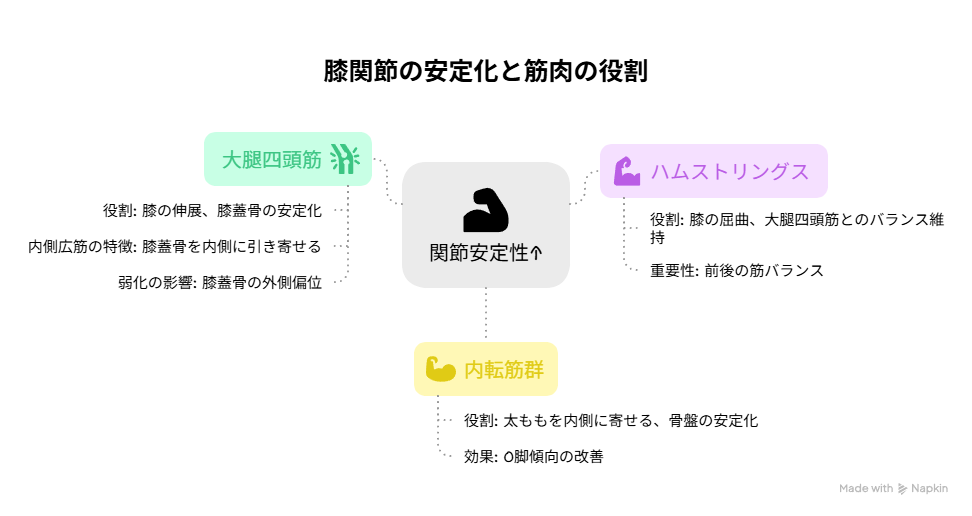
重要な筋肉
| 筋肉 | 詳細 |
|---|---|
| 大腿四頭筋(特に内側広筋) | 役割:膝の伸展、膝蓋骨の安定化 内側広筋の特徴:膝蓋骨を内側に引き寄せ、膝のブレを防ぐ 弱化の影響:膝蓋骨の外側偏位、膝前面の痛み |
| ハムストリングス | 役割:膝の屈曲、大腿四頭筋とのバランス維持 重要性:前後の筋バランスが関節安定性に直結 |
| 内転筋群 | 役割:太ももを内側に寄せる、骨盤の安定化 効果:O脚傾向の改善、膝の内側への負荷軽減 |
✅ レベル別エクササイズ
【初級】痛みが強い方向け
膝伸ばし運動(椅子座位)
目的:大腿四頭筋(特に内側広筋)の強化
- 椅子に座り、片足の膝をゆっくり伸ばす
- つま先を上に向け、太ももの内側を意識 3. 5秒間キープしてゆっくり下ろす
回数:片足10回 × 2-3セット
ポイント:膝を伸ばせる範囲で伸ばし切ることが重要
【中級】ある程度動ける方向け
椅子からの立ち座り運動(ボール挟み)
目的:内転筋群と大腿四頭筋の同時強化
- 椅子に座り、膝の間に柔らかいボール(無くても可)を挟む
- ボールを落とさないよう内ももに力を入れながら立ち上がる(難しいなら机などをもって)
- 同様に座る動作をゆっくり行う
回数:10-15回 × 2-3セット
ポイント:座る動作を特にゆっくり行うことで筋肉に効かせる
【上級】痛みが落ち着いた方向け(予防用)
浅いスクワット
目的:下肢全体の協調的な筋力強化
- 足を肩幅に開いて立つ
- お尻を後ろに引くようにして腰を下ろす
- 膝の角度が90度になる手前まで(無理のない範囲)
- ゆっくりと元の姿勢に戻る
回数:10-15回 × 2-3セット
注意:膝がつま先より前に出ないよう注意
💡 運動の鉄則:
- 痛みの範囲内で行う:「good pain(心地よい疲労感)」は良いが、「bad pain(鋭い痛み)」は避ける
- 毎日コツコツ続けるのがカギ
- 週ごとに少しずつ負荷UP
栄養サポート:筋肉を作る「たんぱく質」は絶対必要
なぜ高齢者は特に必要?
- 筋タンパク合成力が低下
- 食事量減少&炭水化物偏重
- 消化吸収機能の低下
- サルコペニア(筋肉減少症)のリスク
✅ 効果的な摂取方法
| タイミング | 摂取の目的 |
|---|---|
| 運動後30分以内 | 筋肉合成のゴールデンタイム |
| 1日3回食事 | 均等に分けて吸収効率UP |
| 就寝前 | 筋分解の抑制に効果的 |
目安量:体重1kgあたり1.2〜1.6g
🔄 食事とプロテインの併用
- 魚類:サケ、マグロ、サバなど
- 肉類:鶏胸肉、豚ヒレ肉、牛もも肉など
- 卵類:全卵、卵白
- 乳製品:ヨーグルト、チーズ、牛乳
- 大豆製品:豆腐、納豆、豆乳
選び方のポイント
- ホエイプロテイン:吸収が速く、運動後に最適
- カゼインプロテイン:吸収が緩やか、就寝前に適している
- ソイプロテイン:植物性で胃腸に優しい、女性にもおすすめ
実体験:半月板がなくても「痛みゼロ」の理由
私は高校時代、内側半月板を手術でほぼ全摘出しています。理論上は骨と骨が直接ぶつかる状態で、「将来的に痛むはず」と言われていました。
ですが現在、まったく痛みはありません。
なぜか?
筋肉がしっかり膝を支えているからです。
もちろん僕だけでなく多くのスポーツ選手が半月板だけでなく靭帯を痛めたりしていてもスポーツを続けることができるのは関節安定性のための筋肉があるからとうことは証明されています。
軟骨がすり減っていても、「筋力次第で痛みを抑えられる」
これは多くの患者さんにも共通している事実です。
治療のロードマップ:段階的アプローチで進めよう
| フェーズ | 期間 | 目標 | 主な手段 |
|---|---|---|---|
| 急性期 | 2〜4週 | 炎症・痛みの軽減 | サポーター・アイシング・痛みの範囲での運動 |
| 安定期 | 1〜3ヶ月 | 有酸素運動+初級筋トレ | 水中運動・エアロバイク・ボール挟み運動 |
| 強化期 | 3〜6ヶ月 | 筋トレ習慣・日常復帰 | スクワット・片足立ち・サイドステップ |
| 維持期 | 生涯 | 再発予防・機能維持 | 定期運動・体重管理・年1〜2回のチェック |
よくある質問(FAQ)
Q:サポーターは毎日ずっと使ってもいい?
A:痛みが強い時だけ使用し、徐々に卒業を目指すのが理想です。
Q:筋トレで膝が痛くなったら?
A:「good pain(筋肉の疲労)」はOKですが、鋭い痛みが出たらすぐ中止してください。
Q:どれくらい体重を落とせばいい?
A:5〜10%の減量で症状改善の報告があります。月1〜2kgが目安です。
Q:運動って一度治ったらやめてもいい?
A:筋肉は2週間で衰え始めます。生涯続けられるレベルで継続を。

専門家に相談すべきタイミング
- 痛みが2週間以上続いている
- 膝の腫れや熱感が強い
- 歩行が困難になった
- 夜間痛がある
- 自己管理で改善しない
👉 そんなときは医師または理学療法士にご相談ください。
まとめ:小さな積み重ねが「痛みのない生活」への第一歩
変形性膝関節症は「一生つらい病気」ではありません。
- 関節の不安定性を改善すれば痛みは軽くなる
- 正しい知識と適切な順序で取り組めば効果は出る
- あなたの努力は決して無駄にはなりません
今日からできることを一つだけでも始めてみてください。
参考文献
※1:日本整形外科学会「変形性膝関節症」疾患解説
※2:Felson DT, et al. Ann Intern Med. 2000;133(8):635–646.
※3:Lewek MD, et al. Osteoarthritis Cartilage. 2004;12(9):745–751.
※4:Messier SP, et al. Arthritis Rheum. 2005;52(7):2026–2032.
※5:Bauer J, et al. J Am Med Dir Assoc. 2013;14(8):542–559.
免責事項: 本記事は一般的な情報提供を目的としています。特定の疾患の治療や診断を目的としたものではありません。健康状態に不安がある方や、服薬中の方は、必ず医療専門家にご相談ください。